- 2023.11.20 2026.03.06
- 膵臓がん
膵臓がんのステージ・治療・症状・余命などについて解説
膵臓がんは、患者のステージ別の生存率や平均余命に大きく影響する疾患であり、残念ながら他のがんと比較すると改善が困難であるとされています。
ステージⅠの膵臓がんは5年生存率が約50%程度となり、最も予後が良いとされています。
ステージIIでは、5年生存率が約20%程度にまで減少します。
ステージIIIでは、さらに低下し、5年生存率が約6%程度となります。
ステージIVの膵臓がんでは、患者の多くが既に遠隔転移を起こしており、5年生存率はわずか1.5%程度と非常に厳しい状況です。
膵臓がんの生存率はステージに関わらず他のがんに比べて低く、治療の改善が求められています。このため、膵臓がんの標準治療だけではなく、他の治療法や手立ても検討することが大切です。例えば、膵臓がんの治療は外科手術や放射線治療、化学療法が一般的ですが、これらと併用して新しい治療法も積極的に検討・導入することが重要です。
これらの治療法は、膵臓がんの進行を遅らせる効果や生存率の向上を期待できるほか、患者のQOLを改善する可能性も高いとされています。総じて、膵臓がんの患者に対しては、ステージ別の生存率や平均余命に基づいた標準治療に加えて、他の治療法や手立てを併用することが、より良い治療成績や生活の質を向上させるための鍵であると言えます。
そこで私たちは膵臓がん治療の改善向上に値する治療情報を発信し、膵臓がんを克服に導くお手伝いをしています。
では膵臓がんについて解説していきます。
【最新情報】研究を重ねた結果、がんのタイプを選ばず勢いを抑える「膵臓がん克服に必要な成分」を特定しました。
【1】膵臓がんとは
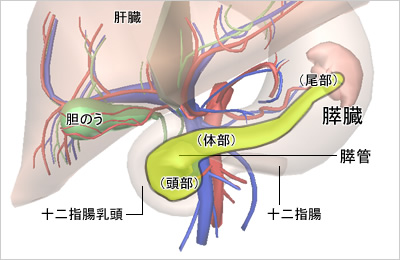
膵臓にできるがんのうち、90%以上は外分泌に関係した細胞、特に膵液を運ぶ膵管の細胞から発生します。 これを膵管がんといいます。通常、膵がんといえばこの膵管がんのことをさしています。(以下、膵がんと表記)
膵がんの罹患(りかん)率は50歳ごろから増加して、高齢になるほど高くなります。死亡数も肺がん、胃がん、大腸がんに次ぐ4番目となり、予後不良の多い病気と言えます。
膵臓は身体の真ん中(みぞおちと臍の中間あたり)にあり、胃・十二指腸・小腸・大腸・肝臓・胆嚢・脾臓などのたくさんの臓器に囲まれています。そのため、がんが発生しても見つけるのが非常に難しいのです。その上、どんな人が膵がんになりやすいのかも、あまりわかっていません。また、早い段階では特徴的な症状もありません。そのため、胃がんや大腸がんのように、早期で発見されることはほとんどない病気です。食欲不振や腰や背中の痛み、黄疸などの自覚症状が出て診断が下りた時点では、すでにがんが周囲の臓器に広がっていたり遠隔転移していたりなど、手術が適応にならないケースが多いです。
膵がんの主な発生要因としては、糖尿病、肥満、飲酒、喫煙が挙げられます。また、慢性膵炎や膵管内乳頭粘液性腫瘍(すいかんないにゅうとうねんえきせいしゅよう:IPMN)の既往歴がある方も注意が必要です。ほか、血縁のある家族に膵がんを発症した方が多い場合も、リスクが高いと言われています。
【2】膵臓がんのステージ
膵がんのステージは、以下の通りに規定されます。
ⅠA:大きさが2cm以内で膵臓内に留まっており、リンパ節への転移はない
ⅠB:大きさが2cm以上あるが膵臓内に留まっており、リンパ節への転移はない
ⅡA:がんが膵臓の外へ進展しているが、腹腔動脈や上腸間膜動脈に及ばず、リンパ節への転移はない
ⅡB:がんが膵臓の外へ進展しているが、腹腔動脈や上腸間膜動脈に及ばず、リンパ節への転移がある
Ⅲ:がんが腹腔動脈または上腸間膜に及んでおり、遠隔転移はない
Ⅳ:肝臓などに遠隔転移がある
【3】膵臓がんの治療
膵がんの治療には主なものとして外科療法・放射線療法・化学療法(抗がん剤)の3つがあります。腫瘍の進行程度と全身状態などを考慮して、これらの1つ、あるいはこれらを組み合わせた治療(集学的治療)が行われます。特に膵がんの場合は早期発見が難しく、診断された時には肝臓、十二指腸など隣接臓器に転移している場合が多い、難治性の高いがんです。手術できる場合も、改善率30パーセントと低く、予後も良くないとされています。 そのため、放射線治療と、抗がん剤治療を組み合わせた集学的治療を、行う可能性が高くなります。
1.外科治療(手術)
がんを含めて膵臓と周囲リンパ節などを切除する方法です。膵がんの治療の中では最も確実な治療法となります。膵がんの位置によって以下のような方法が選択されます。ただし、肝臓に転移を認める場合や、主要な動脈にがんの浸潤を認める場合は手術以外の治療法の対象となります。
(1)膵頭十二指腸切除
膵頭部を中心にがんがあり、他の臓器に転移がなく主要な血管への広がりもない場合に適応される手術です。十二指腸・胆管・胆嚢を含めて膵頭部を切除します。胃の一部を切除する場合と、胃をすべて温存する場合があります。門脈という血管に、がんの浸潤が疑われる場合は、門脈(もんみゃく)の一部も合併切除して再建することで、がんの切除は可能です。切除後には膵臓、胆管、消化管の再建が必要となります。
(2)膵体尾部切除
膵体部・膵尾部側にがんがあり、他の臓器に転移がなく主要な血管への広がりもない場合に適応される手術です。膵臓の体尾部と脾臓を一緒に切除します。切除後の消化管の再建は必要ありません。
(3)膵全摘術
がんの範囲によっては、膵全摘術といって、膵臓のすべてを切除する手術が必要となる場合もあります。ただし、膵臓の働きである消化酵素を分泌したりインスリンによる血糖コントロールの機能が失われることになります。そのため、術後には消化酵素剤を内服したり、血糖を調整するために、インスリンの注射が一生必要となるなど、術後の生活が大変になるおそれもある方法です。
(4)その他
がんを切除することはできない場合でも、十二指腸などが閉塞して食事がとれなくなるのを防ぐための胃と小腸のバイパス手術や、黄疸が出ないようにするために胆管と小腸のバイパス手術を行うことがあります。いずれも根治を期待してのものではありませんが、身体に加わる負担が少なく、次の治療へと早めに移ることができます。
2.放射線療法
切除可能境界、または切除不能であると診断され遠隔転移がない場合は、放射線療法が適用になる場合があります。遠隔転移がある場合でも、疼痛などの症状を緩和する目的で行うこともあります。放射線療法は、放射線を患部に照射してがん細胞を壊そうとする治療です。通常は身体の外から放射線を照射する外照射を行いますが、手術中に腹部の中だけに放射線を照射する術中照射という方法を用いることもあります。また、根治を目的として抗がん剤と併用されることがあり、その場合は、化学放射線療法と呼ばれます。
3.化学療法
化学療法は、抗がん剤を使ってがん細胞を殺そうとする治療です。基本的に切除不能と診断された方が行いますが、手術が適応となる場合でも、手術前にがんの維持・縮小を目的として行う「術前化学療法」や手術後に体に残っている可能性のある微小ながんを叩く「術後化学療法」を行うことが多いです。通常は抗がん剤を静脈から注射することが多いのですが、経口の抗がん剤が使用されることもあります。またいくつかの抗がん剤を組み合わせて使用することがあり、併用化学療法と呼ばれます。
【4】膵臓がん治療の副作用
1.外科療法
膵臓全体を切除した場合には糖尿病になり、インスリン注射の継続が必要となります。膵臓の一部を残せた場合は、糖尿病の傾向が無ければ大丈夫です。がんのある範囲によっては、腸の動きを調整する神経を残せないことがあり、この場合には下痢を起こしやすくなります。
2.放射線療法
放射線治療の副作用は、放射線を照射する場所や量によって違います。一般的な副作用としては、嘔気・嘔吐、食欲不振や、血液の中の白血球などが減ってしまう事があります。放射線の影響で胃や腸の粘膜が荒れて出血し、黒色便や下血をする事もあります。治療終了後は改善していくことが多いですが、抗がん剤と併用している場合は改善しない可能性もあります。
3.化学療法
よく見られる症状としては、食欲不振や嘔気、下痢などの消化器症状や、骨髄抑制(白血球や血小板が減ってしまう血液の異常)などがあります。薬剤によっては湿疹や脱毛がおこるものもあります。副作用は使用する抗がん剤によって異なります。また、自分で対処できるものとすぐに病院へ連絡した方がよいものもあります。治療を受ける際は、どのような副作用が起こる可能性があるのか、またその対処法、どういった場合に病院へ連絡するべきかを担当医からしっかりと説明を受けた方がよいでしょう。
4.副作用に対する対策
副作用の種類や程度は治療法によって違いますし、同じ治療法でも異なることがあります。副作用によっては、対症的な治療でかなり症状を抑えることができます。

快適医療ネットワーク理事長
監修
医学博士 上羽 毅
金沢医科大学卒業後、京都府立医科大学で研究医として中枢神経薬理学と消化器内科学を研究。特に消化器内科学では消化器系癌の早期発見に最も重要な内視鏡を用いた研究(臨床)を専攻。その後、済生会京都府病院の内科医長を経て、1995年に医院を開業。
統合医療に関する幅広し知識と経験を活かして、がんと闘う皆様のお手伝いが出来ればと、当法人で「がん患者様の電話相談」を行っております。