- 2024.01.15 2026.03.04
- 乳がん
乳がんのステージ・治療・症状・余命などについての解説
乳がんは、女性に多く見られるがんの一種であり、ステージによって病状や生存率が異なります。
乳がんの生存率は、以下のようにステージごとに大きく異なります。
Ⅰ期: 5年生存率が99%近くあり、早期治療が行われることで予後が良好です。
Ⅱ期: 5年生存率は95%前後であり、早期発見が重要です。
Ⅲ期: 5年生存率が80%程度であり、治療の選択肢が限定されることがあります。
Ⅳ期(転移性乳がん): 5年生存率は40%程度であり、治療は症状の緩和や延命を目的とします。
ステージが進行すると、抗がん剤による化学療法や放射線治療などの複数の治療法を組み合わせたアプローチが行われますが、がん細胞がリンパ節や他の臓器に転移している状態のため、治療がより困難なものになります。
ただし、生存率はあくまで目安であり、患者の年齢や一般的な健康状態、治療法などによっても異なりますので、医師と密に連絡を取り合い、適切な治療を行うことが重要です。
そこで私たちは乳がん治療の改善向上に値する治療情報を発信し、乳がんを克服に導くお手伝いをしています。
では乳がんについて解説していきます。
【最新情報】研究を重ねた結果、がんのタイプを選ばず勢いを抑える「乳がん克服に必要な成分」を特定しました。
【1】乳がんとは
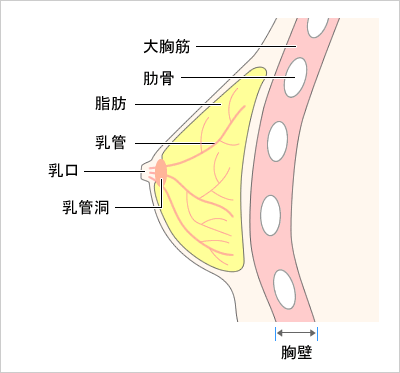
女性の乳がんには、乳管から発生した乳管がんと、小葉(しょうよう)から発生する小葉がんがあります。
乳がんの多くは乳管から発生します。乳管がん、小葉がんは、乳がん組織を顕微鏡で検査(病理学的検査)すると区別できます。この他に特殊な型の乳がんがありますが、あまり多いものではありません。
乳がんの場合、がん細胞は比較的小さい時期から乳腺組織からこぼれ落ち、リンパや血液の流れに乗って乳腺から離れた臓器に小さな転移巣をかたちづくり、転移巣が大きくなることで「遠隔転移」が見つかります。
例えば、肺に転移した場合は「乳がんの肺転移」と呼び、肺にあってもその性質は乳がんであり、もともと肺から発生する「肺がん」とは異なります。
このように遠隔転移を有する乳がんを総称して「転移性乳がん」と呼びます。乳房にがんが見つかった時点で、すでに遠隔転移を有する場合と区別して、手術などの初期治療を行ってから発見される場合を「再発乳がん」と呼びます。
再発乳がんの中でも、手術をした部分だけに再発することを「局所再発」と呼びます。また、がんが皮膚や胸壁におよんでいるため、そのままでは手術ができない乳がんは「局所進行乳がん」と呼びます。
【2】乳がんの症状
乳がんの症状としては、乳房のしこりや、乳房にえくぼのようなくぼみができたり、皮膚が赤くはれたり、左右の乳房の形が非対照になる、乳頭から分泌物が出ることがあります。
また病状が進んでくることで、乳房近くのリンパ節がはれ、腕がむくんだりしびれがでてくることもあります。
【3】乳がんの診断
1.視診・触診
乳房をみて、触って診断する方法です。
視診では、全体の形をよく見て、えくぼやただれなどの皮膚の変化、乳房の形の左右の差、乳頭からの分泌物の有無などの異常がないかを目で見て観察します。
触診では、指の腹で乳房からわきの下を触って、しこりの有無や大きさ、硬さ、動き方などを調べます。
2.マンモグラフィー
マンモグラフィーは乳房を装置に挟んで圧迫しX線撮影する検査です。触診では見つからないような小さながんが見つかることがあります。
3.超音波(エコー)検査
内部からの反射波 (エコー) を画像にして、乳房内の病変の有無、しこりの性状や大きさ、わきの下など周囲のリンパ節への転移の有無を調べます。
4.CT・MRI検査やその他の画像検査
しこりががんであるかどうかや病変の拡がりを診断するために、CT検査、MRI検査などを行います。
乳がんが転移しやすい遠隔臓器として肺、肝臓、骨、リンパ節などがあります。診断には、胸部レントゲン撮影、肝臓のCTや超音波検査、骨のアイソトープ検査(骨シンチグラフィ)などが行われます。
5.穿刺吸引細胞診(せんしきゅういんさいぼうしん)と針生検
しこりが見つかった場合、しこりに細い注射針を刺して細胞を吸いとって調べる「穿刺吸引細胞診」により、がん細胞の有無を調べます。
さらに多くの情報を得るために太い針を刺してしこりの一部の組織を採取する「針生検」を行うこともあります。
触診では明らかなしこりがみつからず、画像検査だけで異常が指摘されるような場合には、マンモトーム生検と呼ばれる特殊な針生検を行うこともあります。
【4】乳がんのステージ
0期
乳がんが発生した乳腺の中にとどまっているもので、極めて早期の乳がんです。
Ⅰ期
しこりの大きさが2cm(1円玉の大きさ)以下で、わきの下のリンパ節には転移していない、つまり乳房の外に拡がっていないと思われる段階です。
ⅡA期
しこりの大きさが2cm以下で、わきの下のリンパ節への転移がある場合、またはしこりの大きさが2~5cmでわきの下のリンパ節への転移がない場合です。
ⅡB期
しこりの大きさが2cmを超え5cm以下の大きさで、わきの下のリンパ節への転移がある、またはがんが5cmを超え、リンパ節や他臓器に転移がない場合です。
Ⅲa期
しこりの大きさが5cm以下で、わきの下のリンパ節に転移があり、しかもリンパ節同士が強く癒着していたり周辺の組織に固定している状態、またはわきの下のリンパ節転移がなく胸骨の内側のリンパ節に転移がある場合です。
もしくは、しこりの大きさが5cm以上でわきの下あるいは胸骨の内側のリンパ節への転移がある場合です。
Ⅲb期
しこりの大きさやわきの下のリンパ節への転移の有無にかかわらず、しこりが胸壁に強く固定しているか、皮膚にしこりが顔を出したり皮膚が崩れたり皮膚がむくんでいるような状態です。炎症性乳がんもこのステージに含まれます。
Ⅲc期
しこりの大きさにかかわらず、わきの下のリンパ節と胸骨の内側のリンパ節の両方に転移がある場合、あるいは鎖骨の上下にあるリンパ節に転移がある場合です。
IV期
遠隔臓器に転移している場合です。
再発乳がん
乳房のしこりに対する初期治療を行った後、乳がんが再び出てくることを「再発」といいます。
通常は他の臓器に現れることを指し、IV期の乳がんとあわせて「転移性乳がん」といいます。手術をした乳房の領域に現れることは「局所再発」と呼んで区別します。
【5】乳がんの治療
乳がんの治療には、外科療法、放射線療法、薬物療法があります。
1.外科療法
乳房にできたがんを切除するために行います。通常、乳がんの切除と同時に、わきの下のリンパ節を含むわきの下の脂肪組織も切除します。乳がんの手術には、次のような術式があります。
(1)乳房のしこりを切除する手術
(a)乳房部分切除術
しこりを含めた乳房の一部分を切除する方法で、「乳房温存手術」と呼ばれます。がんを確実に切除し、乳房を残したいという希望を持たれている患者さんに対して、美容的に満足できる乳房を残すことを目的に行います。手術後には、残された乳房の中での再発を予防するため、通常は放射線治療を行います。
(b)乳房全切除術
乳房全切除術は、乳房を全て切除する方法です。乳がんが広範囲に広がっている場合や、複数のしこりが離れた場所に存在する多発性の場合に行います。
(2)わきの下のリンパ節に対する手術
(a)腋窩リンパ節郭清(えきかりんぱせつかくせい)
乳がんの切除と同時に、わきの下のリンパ節を含むわきの下の脂肪組織も切除します。腋窩リンパ節郭清は、乳がんの領域でのリンパ節再発を予防するだけでなく、再発の可能性を予測し、術後に薬物療法が必要かどうかを検討する意味で非常に重要です。リンパ節の数や切除する範囲は、転移の範囲によって決まります。腋窩リンパ節郭清を行うと、手術をした側の腕にリンパ浮腫が現れたり、肩の痛みや運動障害が起こる場合があります。
(b)センチネルリンパ節生検
センチネルリンパ節とは、乳がんからこぼれ落ちたがん細胞が最初に到達する乳腺の領域リンパ節のことを指します。がんの近傍に放射線同位元素や色素を注射することにより見つけます。センチネルリンパ節生検の結果で、センチネルリンパ節に転移がない、または転移があってもわずかであるとわかった場合は、腋窩リンパ節郭清を行わなくても良くなります。リンパ節郭清を行わない手術は、郭清を行う手術より体の負担が少なくなるため、この検査は重要です。
(3)乳房再建術
がんを切除する手術で失われた乳房を、自分の筋肉、または人工物(シリコンなど)を使用し新たに乳房を形成する手術です。乳頭を形成することもできます。
2.放射線療法
乳がんでは、外科手術でがんを切除した後に、乳房やその領域の再発を予防する目的で行われる場合(術後放射線療法)と、骨の痛みなど転移した病巣による症状を緩和するために行われる場合があります。
乳房部分切除術後には、残った乳房の組織に対して放射線を照射します。乳房全切除術をした場合は、手術した側の胸全体と、鎖骨の上の部分に対して放射線を照射することもあります。
副作用としては、放射線の照射領域に含まれる臓器に特有の症状が現れます。
放射線があたった場所の皮膚が赤くなり、痒くなったりヒリヒリしたりすることがあります。さらに、皮膚表面がむけたり、水ぶくれのようになることもありますが、治療が終了すれば数週間ほどで徐々に回復します。
3.薬物療法
乳がんの治療に用いられる薬は、ホルモン療法、抗がん剤、分子標的療法(ぶんしひょうてきりょうほう)の3種類に大別されます。
乳がんの性質による薬の選択
・ホルモン受容体陽性
ホルモン受容体陽性を「ルミナル」といい、ホルモン療法の効果が期待できます。がん細胞が増えるスピードが遅い特徴をもつ場合は、ホルモン療法が第一選択になります。がん細胞が増えるスピードが速い特徴をもつ場合は、ホルモン療法に加え抗がん剤(細胞障害性抗がん薬)も使います。
・HER2陽性
HER2タンパク陽性の乳がんには、分子標的薬での治療を行います。抗がん剤(細胞障害性抗がん薬)と組み合わせて使うのが有効です。
・ホルモン受容体陰性・HER2陰性(トリプルネガティブ乳がん)
トリプルネガティブとは、エストロゲン受容体、プロゲステロン受容体、HER2の3つが全て陰性を示します。エストロゲンとプロゲステロンの女性ホルモンによって増殖する性質を持たず、さらにがん細胞の増殖に関わるHER2タンパクをもっていないという特徴があります。この場合は、抗がん剤(細胞障害性抗がん薬)によって治療を行います。
(1)ホルモン療法
女性ホルモンに影響されやすい乳がんは、ホルモン療法による治療効果が期待されます。ホルモン療法薬は、ホルモンの分泌や働きを阻害し、ホルモンにより増殖するタイプのがんを攻撃します。
ホルモン療法には抗エストロゲン剤(タモキシフェンなど)、アロマターゼ阻害剤(リュープロレリンなど)、LH-RHアゴニスト製剤(アナストロゾール)などがあります。
副作用は、抗がん剤に比べて比較的軽いのが特徴です。また閉経前と閉経後では、体内でエストロゲンがつくられる経路が異なるので、それにあった薬を使います。
(2)抗がん剤(細胞障害性抗がん薬)
抗がん剤は、細胞の増殖の仕組みに着目して、その仕組みの一部を邪魔することでがん細胞を攻撃します。よってがん以外の正常細胞も影響を受けます。トリプルネガティブの乳がんである場合には、抗がん剤を使うことがほとんどですが、その他の場合でも、がんの大きさや転移の状況、がんの増殖の要因などから判断して、他の薬や放射線治療とともに使うことがあります。抗がん剤は、必要に応じて複数の薬を組み合わせて行うことが一般的です。
副作用としては、白血球・血小板の減少などの骨髄抑制、吐き気や食欲低下、脱毛などの症状があらわれます。
(3)分子標的薬
がん細胞の増殖に関わるタンパク質や、栄養を運ぶ血管、がんを攻撃する免疫に関わるタンパク質などを標的にしてがんを攻撃します。がん細胞以外の正常細胞への影響を抑えられるのが特徴です。一部の乳がんでは、乳がん細胞の表面にHER2タンパクと呼ばれるタンパク質をたくさん持っており、このHER2タンパクは乳がんの増殖に関与していると考えられています。この分子標的薬は、HER2をねらい撃ちし、HER2タンパク、あるいはHER2遺伝子を過剰に持っている乳がんに効果が期待されます。
【6】ステージ別治療
0期
乳房全切除術、または乳房部分切除術と放射線照射を行います。術後に再発を予防するためにホルモン療法を行うこともあります。
I~ⅢA期
手術が可能な乳がんで、乳房部分切除術または乳房全切除術を行います。
乳房部分切除術後には放射線治療を行うのが一般的ですが、状況によっては乳房全切除術後にも行うことがあります。
術後の病理組織学的検査によって、再発の危険性が高いと判断された場合、その再発の危険性の大きさ、年齢や月経の状況、ホルモン受容体の有無に応じて、術後薬物療法を行います。また、がんの拡がりや選択した術式によって、術後放射線療法を勧められる場合もあります。
また、II期でもしこりが大きい場合やIIIa期の場合には、術前薬物療法を行うことがあります。
術前薬物療法により、乳房のしこりが小さくなれば、乳房部分切除術(乳房温存手術)が行える可能性があります。リンパ節への転移がある場合には、リンパ節郭清も同時に行います。
Ⅲb~Ⅳ期
原則として手術ができない乳がんで、主に薬物療法を行います。
がんの状態によっては放射線療法や手術を行う場合もありますが、再発した乳がんと同様に病理組織学的検査に基づいて全身治療を行い、がんの進行を抑え、がんによる症状を抑えることが目的の治療となります。骨転移や脳転移などによる部分的な症状を和らげるため、放射線療法を行う場合があります。
再発乳がん
局所再発には、その部分だけを手術で切除したり、必要に応じて放射線治療を行ったりする場合もあります。
遠隔転移が認められた場合には、がんの進行を抑えるために薬物療法を行います。ホルモン受容体陽性の場合は、まずホルモン療法で治療を行い、HER2陽性の人は、分子標的薬と抗がん剤(細胞障害性抗がん薬)を使います。
それ以外の人や、ホルモン療法薬が効かなくなった場合は、抗がん剤(細胞障害性抗がん薬)による治療を行います。

快適医療ネットワーク理事長
監修
医学博士 上羽 毅
金沢医科大学卒業後、京都府立医科大学で研究医として中枢神経薬理学と消化器内科学を研究。特に消化器内科学では消化器系癌の早期発見に最も重要な内視鏡を用いた研究(臨床)を専攻。その後、済生会京都府病院の内科医長を経て、1995年に医院を開業。
統合医療に関する幅広し知識と経験を活かして、がんと闘う皆様のお手伝いが出来ればと、当法人で「がん患者様の電話相談」を行っております。







